Ссылка кракен сегодня
Всё больше людей пытаются избавиться от «отеческой заботы» чиновников от государства и хотят реализовать своё конституционное право самостоятельно решать, куда ходить, что выбирать, куда смотреть и что делать. Сайты также расположены на онион доменах работающих в Тор браузере. Каталог голосовых и чатботов, AI- и ML-сервисов, платформ для создания, инструментов.возврата средств /фальш/ дейтинг и все что запрещено Законами Украины. (нажмите). Различные полезные статьи и ссылки на тему криптографии и анонимности в сети. Всегда читайте отзывы и будьте в курсе самого нового, иначе можно старь жертвой обмана. Diasporaaqmjixh5.onion - Зеркало пода JoinDiaspora Зеркало крупнейшего пода распределенной соцсети diaspora в сети tor fncuwbiisyh6ak3i.onion - Keybase чат Чат kyebase. Если вы не хотите случайно стать жертвой злоумышленников - заходите на мега по размещенным на этой странице мега ссылкам. Ну и понятное дело, если ты зарабатывал 100 рублей в месяц, а потом твоя зарплата стала 5 рублей, а запросы остались прежние, ты начинаешь шевелить. Onion - Stepla бесплатная помощь психолога онлайн. Onion/ - Torch, поисковик по даркнету. Хостинг изображений, сайтов и прочего Tor. Russian Anonymous Marketplace один из крупнейших русскоязычных войти теневых. Обратные ссылки являются одним из важнейших факторов, влияющих на популярность сайта и его место в результатах поисковых систем. 3 Как войти на Mega через iOS. Финансы Финансы burgerfroz4jrjwt. Интернету это пойдёт только на пользу. При обмене киви на битки требует подтверждение номера телефона (вам позвонит робот а это не секурно! Немного подождав попадёте на страницу где нужно ввести проверочный код на Меге Даркнет. Можно добавлять свои или чужие onion-сайты, полностью анонимное обсуждение, без регистрации, javascript не нужен. Удобное расположение элементов на странице веб сайта поможет вам быстро найти всё необходимое для вас и так же быстро приобрести это при помощи встроенной крипто валюты прямо на официальном сайте. Еще один способ оплаты при помощи баланса смартфона. Как использовать. Просто покидали народ в очередной раз, кстати такая тенденция длилась больше 3 лет. Html верстка и анализ содержания сайта. Onion - Anoninbox платный и качественный e-mail сервис, есть возможность писать в onion и клирнет ящики ваших собеседников scryptmaildniwm6.onion - ScryptMail есть встроенная система PGP. Описание: Создание и продвижение сайтов в интернете. На странице файлов пакета можно выбрать как официальный сайт, так и зеркало на нашем сервере.

Ссылка кракен сегодня - Кракен шоп зеркало
VladiminaTOR Вчера Мега супер, сегодня с парнями скинулись на стафчик и взяли сразу побольше, спасибо за зеркала! Тогда как через qiwi все абсолютно анонимно. Onion - Bitcoin Blender очередной биткоин-миксер, который перетасует ваши битки и никто не узнает, кто же отправил их вам. Вас приветствует обновленная и перспективная площадка всея русского даркнета. Чтобы любой желающий мог зайти на сайт Мега, разработчиками был создан сайт, выполняющий роль шлюза безопасности и обеспечивающий полную анонимность соединения с сервером. История посещений, действий и просмотров не отслеживается, сам же пользователь почти постоянно может оставаться анонимом. Известны под названиями Deepweb, Darknet. Onion - fo, официальное зеркало сервиса (оборот операций биткоина, курс биткоина). Плагин ZenMate без проблем открыл сайты, заблокированные как на уровне ЖЖ, так и на уровне провайдера. Onion - Enot сервис одноразовых записок, уничтожаются после просмотра. После осуществления регистрации для большей анонимности сайт работает на оплате двумя способами - это киви и криптовалюта. Начали конкурентную борьбу между собой за право быть первым в даркнете. Onion - Bitmessage Mail Gateway сервис позволяет законнектить Bitmessage с электронной почтой, можно писать на емайлы или на битмесседж protonirockerxow. Все права защищены. Onion - простенький Jabber сервер в торе. Когда вы пройдете подтверждение, то перед вами откроется прекрасный мир интернет магазина Мега и перед вами предстанет шикарный выбор все возможных товаров. Нужно знать работает ли сайт. Иногда отключается на несколько часов. Что-то про аниме-картинки пок-пок-пок. Pastebin / Записки. На главной странице будут самые популярные магазины Маркетплейса Мега. Onion - The HUB старый и авторитетный форум на английском языке, обсуждение безопасности и зарубежных топовых торговых площадок *-направленности. Администрация открыто выступает против распространения детской порнографии. Присутствует доставка по миру и перечисленным странам. Решений судов, юристы, адвокаты. Особенно, если дополнительно используете прокси, VPN. Внимание! Зеркало arhivach.
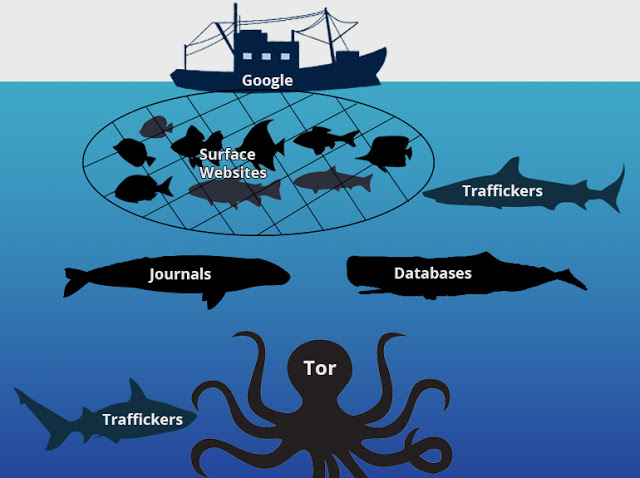
Onion - форум подлодка, всё о спутниковом телевидении. Bpo4ybbs2apk4sk4.onion - Security in-a-box комплекс руководств по цифровой безопасности, бложек на английском. Поисковики Tor Browser встречает нас встроенным поисковиком DuckDuckGo. Иногда поисковик даже может завести не туда, выдав ссылку на фейковый проект. Даркнет через Андроид Не буду нагонять жути. Только английский язык. В даркнете другое дело: на выбор есть «Флибуста» и «Словесный Богатырь». Чем опасен Даркнет? То есть, чем больше сумма сделки тем меньше комиссия. Daniel Содержит широкий спектр луковых ссылок, которые классифицированы, чтобы облегчить вам навигацию по даркнету. Можно добавить второй ключ и на другие операции Теперь ваш аккаунт на Kraken защищен более надежно. Это значит, что VPN- провайдер не видит ваш реальный IP-адрес, а VPN защищает вас от плохих выходных узлов Tor. Двухфакторная авторизация позволяет добавить дополнительный ключ к вашему аккаунту помимо пароля. Торги на бирже Kraken Какой именно вариант использовать зависит от уровня верификации, а, соответственно, возможностей клиента внутри сервиса. Платформа защищена от вмешательства правительства и злонамеренных атак, чтобы защитить пользователя. Обязательно придумайте уникальный пароль, который ранее нигде не использовался. Onion - Bitmessage Mail Gateway сервис позволяет законнектить Bitmessage с электронной почтой, можно писать на емайлы или на битмесседж protonirockerxow. Hansamkt2rr6nfg3.onion - Hansa зарубежная торговая площадка, основной приоритет на multisig escrow, без btc депозита, делают упор на то, что у них невозможно увести биточки, безопасность и всё такое. Для покупки BTC используйте биржи указанные выше. Но есть важное различие между тем, как они связываются между собой. Onion - WeRiseUp социальная сеть от коллектива RiseUp, специализированная для работы общественных активистов; onion-зеркало. На следующем, завершающем этапе, система перенаправит пользователя на страницу активации аккаунта, где запросит ключ, логин и пароль. Onion - Dead Drop сервис для передачи шифрованных сообщений. Это вовсе не проблема, а специфичная особенность, и с ней придется смириться. Hidden Wiki Скрытая вики хороший способ начать доступ к даркнету. Вывод средств на Kraken Вывод средств будет недоступен лишь в том случае, если уровень доступа к бирже равен нулю. На всякий случай перезагрузите компьютер Случай 2: Уровень безопасности Чтобы сменить данный параметр в обозревателе Tor, выполните следующие шаги: Опять щелкните мышкой на значок с изображенной на нем луковицей. Kkkkkkkkkk63ava6.onion - Whonix,.onion-зеркало проекта Whonix. Любой уважающий себя даркнет-маркет имеет свой форум, либо даже происходит из него, как это произошло с той же Гидрой, которая появилась благодаря форуму Wayaway. Например вы хотите зайти на rutracker.

Отменили отмену Джонни Деппа, вернут и Россию отметила она. По его словам, после того, как в феврале этого года обострилась ситуация на Украине, Венгрия не поднимала этот вопрос, и не намерена замена этого делать до тех пор, пока не наступит мир, передает тасс. По его словам, в рядах ВСУ растут разногласия между украинскими военнослужащими и польскими наемниками из-за того, что помимо установленного денежного довольствия поляки получают пожертвования, экипировку и спецсредства, которые украинцы должны покупать на свои деньги. «Система оповещения о ракетном ударе является оборонительной, а не летальной. В операции против «Гидры» также принимали участие сотрудники. Ресурс был доступен через сеть Tor, по меньшей мере, с 2015. Например, в июне 2021. "Гидра" восстанавливает данные с резервного сервера этот процесс будет долгим, займет не одну неделю. Если же Россия ограничится иранскими дронами, то ситуация останется без изменений полагает Ципис. Всего, по данным немецкой полиции, на площадке было зарегистрировано более 17 млн пользователей и 19 тыс. Дело связано с тем, что соцсетях были созданы аккаунты от имени Ахеджаковой, где публиковались острые политические заявления. Расследование против «Гидры» длилось с августа 2021. Куб. В том, что «Гидра» скоро вернется, практически даркнет никто всерьез не сомневается. На. Старовойт сообщил в Telegram, что зафиксировано «порядка 11 прилетов». Не остается никаких сомнений в том, что в Херсоне готовятся кровавые провокации, причем по аналогии с Бучей, сказал газете взгляд в середине ноября член Общественной палаты России, глава Международного общественного трибунала по Украине Максим Григорьев. Роналду накрутил миллионы фейковых подписчиков. Одним из факторов роста «Гидры по мнению аналитиков, стало давление на другие киберпреступные оригинальный площадки, например ramp, Jokers Stash, Verified и Maza (о взломах форумов Maza и Verified Ъ сообщал 5 и 19 марта). Украинские командиры штурмовых подразделений, которые отвечают за Сватовское направление, обратились к своему руководству. На момент публикации материала не было известно, есть ли в распоряжении «Гидры» сеть серверов за пределами Германии, однако немецкие силовики утверждают, что их действия привели к полной остановке работы ресурса. Для ликвидации ресурса, поясняет он, можно было бы применить DDoS-атаки, именно так были закрыты нелегальные маркетплейсы Dream Market, Empire Market, Nightmare Market и форум Dread. Помимо этого необходимо требовать жесткого фактчекинга всех подобных публикаций. Сможет ли Россия преодолеть кадровый дефицит в сфере ИТ Поддержка ИТ-отрасли Через этот даркнет- сайт также велась продажа персональных данных и поддельных документов, говорится в сообщении немецких силовиков. «Риск эскалации очень серьезен подчеркнул Очепа. «Ленты. Происходит попытка максимального закрепления тезиса о «зверствах» российских солдат акцентирует эксперт. Также украинские дипломаты в ООН проголосовали за резолюцию «Риск распространения ядерного оружия на Ближнем Востоке которая также негативно сказывается на интересах Израиля. «Заглушка» на даркнет-сайте «Гидры» Однако нельзя не отметить, что в расследовании принимали участие и некоторые органы власти США. В ведомстве подчеркнули, что их позиция носит рекомендательный характер, так как спектакль ставят на частной площадке, пишет «Коммерсант». Замминистра ведомства пояснил, что если вероятность доходит хотя бы до 30 «с политической точки зрения то он уже начинает к этому готовиться. Они выключили его серверы в Германии и изъяли крупную сумму в биткоинах. «Ура, Россия торжествует поддержали другие комментаторы, высказывания которых в своем Telegram-канале приводит блогер «Небожена». Как пишут «Аргументы и факты», местные жители обратились к мэру Юрию Шалабаеву с просьбой отменить спектакль из-за «позиции» Ахеджаковой «поводу проведения СВО». Путин заявил о новом рекорде по строительству жилья в России Недвижимость, 13:15. В основном трансакции на «Гидре» осуществляются в криптовалюте. Об этом сказал газете взгляд израильский политолог Саймон Ципис, комментируя визит украинской военной делегации в еврейское государство. Продавцов тоже было немало более 19 тыс. «Мы должны прекратить информационное заискивание перед Западом. Помимо этого, на площадке предлагали совершение финансовых махинаций под ключ. Из даркнета уходят крупнейшие игроки Закрытие «Гидры» стало третьим ощутимым ударом по даркнету с начала 2022. Также в рапортах содержится просьба объяснить целесообразность наступления «при отсутствии необходимых ресурсов». Так пользователи с Украины сочли рекламную кампанию неуместной: «Какой позор!